Iperglicemia e disfunzioni intestinali – un collegamento sottovalutato
Da tempo sappiamo che l’obesità, il diabete e la sindrome metabolica sono stati associati alle disfunzioni dell’intestino, dalla permeabilità intestinale all’alterazione del microbiota. Ad oggi, sappiamo che l’iperglicemia potrebbe rappresentare la causa scatenante di questi problemi. In questo articolo potrai capire come fare per ripristinare la tua salute intestinale agendo sulla glicemia è perché quest’ultima è da tenere sotto controllo in relazione alle patologie dell’intestino.
Iperglicemia: cosa comporta
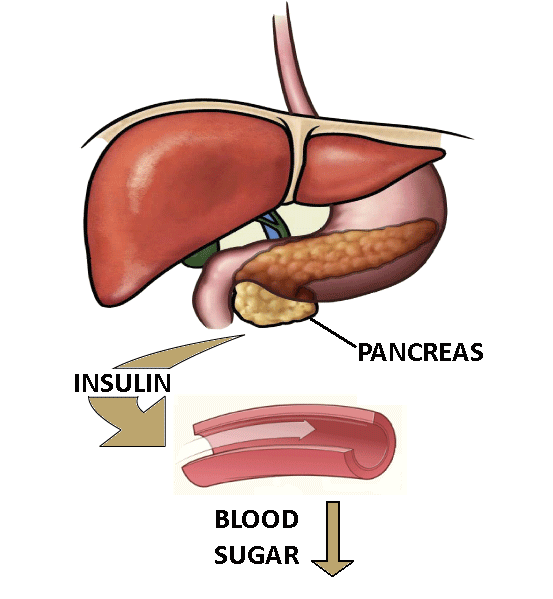
I valori della glicemia nell’organismo vanno accuratamente controllati in quanto livelli cronicamente alti di glucosio nel sangue possono nel tempo degenerare in numerosi problemi di salute, tra cui malattie renali, neuropatia e malattie cardiovascolari oltre a obesità, diabete e ai disturbi metabolici associati. Si stima che nei prossimi 30 anni le malattie metaboliche triplicheranno rispetto ad oggi, se non iniziamo a prendere parte attiva nella nostra salute e quella di generazioni a venire.
Purtroppo, nel mondo attuale, patologie come l’obesità, il diabete e la sindrome metabolica hanno raggiunto proporzioni epidemiche in crescita continua secondo gli studi sulle tendenze attuali.
Sappiamo ora, grazie alla ricerca, che l’iperglicemia e l’iperinsulemia possono alterare direttamente la funzione della barriera intestinale e il microbiota, aumentando inoltre la suscettibilità alle infezioni intestinali.
Disfunzioni intestinali: qual è la causa?
Nonostante l’obesità sia stata a lungo associata alla maggiore permeabilità intestinale che rende possibile la circolazione di prodotti batterici nel flusso sanguigno, dapprima si ipotizzò che la causa di questa situazione fosse da imputare all’ormone leptina e alla sua carenza. Infatti, nei topi con deficit di leptina, si rilevava una notevole compromissione della funzione intestinale, ma d’altro canto, la delezione del recettore della leptina nelle cellule intestinali non produceva la stessa disfunzione della barriera intestinale.
In seguito, si incolpò il grasso corporeo in eccesso: alcuni studi sui topi a “dieta ricca di grassi” causavano un aumento di peso e anche della permeabilità intestinale. Purtroppo però questa ipotesi non reggeva a seguito della perdita di peso corporeo che non si tramutava comunque in un miglioramento della funzionalità della barriera intestinale.
Sapendo però che l’obesità è spesso accompagnata da intolleranza al glucosio e iperglicemia, i ricercatori cominciarono a chiedersi se i livelli di glicemia alta potessero essere responsabili degli stessi effetti dannosi dell’obesità.
Livelli di glucosio e intestino permeabile
Per verificare se elevati livelli di glucosio nel sangue fossero coinvolti nella regolazione della funzione della barriera intestinale, i ricercatori dovettero indurre l’iperglicemia in assenza di obesità. Così fecero, testando un farmaco su alcuni topi che svilupparono effettivamente una grave infezione intestinale e una forte crescita batterica. Il trattamento con insulina per ripristinare i normali valori di glucosio normalizzò gli effetti del farmaco. Da questo studio si può dedurre che l’elevata glicemia è sufficiente a causare la permeabilità intestinale.
Da altre ricerche si poté anche constatare che il metabolismo del glucosio da parte delle cellule intestinali causava la rottura della batteria intestinale e che una dieta ad alto livello di zuccheri poteva portare allo stesso risultato, includendo anche le persone non affette da diabete o insulino-resistenza e quindi in uno stato metabolico sano. La dieta ad alto contenuto di carboidrati sia semplici che complessi, infatti, può influenzare le cellule epiteliali intestinali in modo simile, con conseguenti alterazioni della funzione della barriera indotte dalla dieta stessa.
Inoltre, l’iperglicemia era anche associata a un microbiota intestinale alterato: trattando i pazienti con insulina e ripristinando i normali livelli di glucosio nel sangue, le alterazioni del microbiota si potevano correggere.
Per finire, secondo ulteriori studi, l’impatto dell’iperglicemia sulla funzione della barriera epiteliale potrebbe essere rilevante al di là del tratto gastrointestinale e influenzare altre superfici della mucosa, come per esempio il tratto respiratorio. Questo perché l’assorbimento del glucosio avviene in un’ampia gamma di tessuti della mucosa, quindi è possibile che gli stessi meccanismi entrino in gioco per tutte le barriere della mucosa.
Affrontare prima l’intestino permeabile o l’iperglicemia?
D’altra parte, però, lo stesso intestino permeabile contribuisce allo stato infiammatorio che può causare insulino-resistenza e sindrome metabolica. Un po’ come accade per il famoso detto, “È nato prima l’uovo o la gallina?”, nel nostro caso occorre comprendere cosa viene prima: l’intestino permeabile o l’iperglicemia?
La risposta più onesta da dare allo stato attuale è che non lo sappiamo ancora. Mentre è probabile che un’infezione intestinale, l’esposizione a tossine ambientali o gli alimenti immunogenici possano avviare una prima violazione della barriera intestinale, consentendo lo spostamento dei batteri e l’iperglicemia indotta da Lipopolisaccaridi (sostanze prodotte da microrganismi nell’intestino ad alta azione tossica e infiammante), è altrettanto possibile che un’assunzione cronicamente elevata di carboidrati e una predisposizione ad un alto livello di zuccheri nel sangue possano avviare la permeazione della barriera intestinale, consentendo quindi il passaggio dei batteri e di conseguenza ulteriori danni metabolici.
Possiamo quindi dedurre che indipendentemente da quale problema si manifesta prima, occorre trattare simultaneamente l’intestino e la salute metabolica al fine di interrompere questo circolo vizioso.
Se invece ci concentriamo unicamente sull’idea di cercare di guarire l’intestino permettendo al livello di zucchero nel sangue di raggiungere i 200 mg/dL, allora dovremo continuare a combattere contro i meccanismi guidati dal glucosio che tentano di abbattere la barriera intestinale. Allo stesso modo, qualsiasi strategia per migliorare il controllo della glicemia e la sensibilità all’insulina dovrebbe includere un’analisi completa dell’intestino e anche la rimozione degli agenti irritanti alimentari e di altro tipo.
Cosa fare in pratica?
Se tieni alla tua salute e al tuo benessere intestinale, puoi certamente agire in modo da migliorare la tua salute integrando questi suggerimenti nella tua routine quotidiana:
- Mantieni stabili i livelli di zucchero nel sangue: fattore fondamentale per il ripristino e il mantenimento dell’integrità della barriera intestinale. Gli studi hanno dimostrato che la terapia con insulina potrebbe essere adatta, almeno nei topi, a migliorare gli effetti dannosi sull’intestino; per questo motivo i diabetici di tipo 1 potrebbero risolvere i loro problemi grazie a questo farmaco. Anche la dieta a basso contenuto di carboidrati, a basso indice glicemico o ancora meglio chetogenica, utilizzata per migliorare il controllo della glicemia, è comunque indicata.
- Se devi trattare un’infezione intestinale, prendi in considerazione la regolazione dello zucchero nel sangue. Come abbiamo detto, si pensa che l’iperglicemia riduca le difese dell’intestino aumentando contemporaneamente l’aderenza dei patogeni all’epitelio dell’intestino stesso. Migliorare il controllo glicemico può quindi essere una parte fondamentale del sostegno al sistema immunitario dell’intestino durante e dopo il trattamento delle infezioni intestinali.
- Il glucosio alimentare in eccesso può essere altrettanto grave quanto gli alti livelli di glucosio nel sangue per quanto riguarda la salute dell’intestino. È infatti probabile che un alto livello di glucosio nella dieta possa anche causare permeabilità intestinale e suscettibilità alle infezioni: cerca dunque di ridurlo.
- Il grasso alimentare potrebbe essere stato erroneamente incolpato di causare permeabilità intestinale. Innumerevoli studi su animali hanno suggerito che l’alimentazione di topi a “dieta ricca di grassi” si traduce in una maggiore permeabilità intestinale, tuttavia la dieta ricca di grassi utilizzata in questi studi è anche caricata con zuccheri e carboidrati raffinati che, non sorprendentemente, provocano un aumento cronico di zucchero nel sangue.
- Thaiss CA. Hyperglycemia Drives Intestinal Barrier Dysfunction and Risk of Enteric Infection. Science. 2018 Mar; 359 (6382): 1376-1383.
- Cani PD. Changes in Gut Microbiota Control Metabolic Endotoxemia – Induced Inflammation in High Fat Diet – Induced Obesity and Diabetes in Mice. Diabetes. 2008 Jun; 57(6): 1470-1481.
- Mace JO. Sweet Taste Receptors in Rat Small Intestine Stimulate Glucose Absorption Through Apical GLUT2. J Physiol. 2007 Jul; 582(1): 379-392.
- Cani PD. Metabolic Endotoxemia Initiates Obesity and Insulin Resistance. Diabetes. 2007 Jul; 56(7): 1761-1772.
- Lennerz BS. Management With Type 1 Diabetes With a Very Low Carbohydrates Diet. Pediatrics. 2018 Jun; 141(6).
- Commen S. Microbial Regulation of Glucose Metabolism and Insulin Resistance. Genes (Basel). 2018 Jan; 9(1):10.
- Mori K. Persistent Hyperglycemia Modulates Gut Immune Function and Microbiota in Rats. J Intensive Care. 2015; 3(1): 34.
- Utzschneider KM. Mechanisms Linking the Gut Microbiome and Glucose Metabolism. J Clin Endocrinol Metab. 2016 Apr; 101(4): 1445–1454.
- Tai N. The Role of the Gut Microbiota in the Development of Type 1, Obesity, and Type 2 Diabetes Mellitus. Rev Endocr Metab Disord. Author manuscript; available in PMC 2016. Mar 1.
- Leow ZZX. The Gglycaemic Benefits of a Very-Low-Carbohydrate Ketogenic Diet in Adults with Type 1 diabetes mellitus may be opposed by increased hypoglycaemia risk and Dyslipidaemia. Diabet Med. 2018 May 8.
- Westman EC. Implementing a low-carbohydrate, ketogenic diet to manage type 2 diabetes mellitus. Expert Rev Endocrinol Metab. 2018 Sep;13(5):263-272
- Sanyal D. Diabetes Is Predominantly an Intestinal Disease. Indian J Endocrinol Metab. 2013 Oct; 17(Suppl1): S64–S67.
- Li X. The Role of Gut Permeability in the Pathogenesis of Type 1 Diabetes – A Solid or Leaky Concept? Pediatr Diabetes. 2015 Nov; 16(7): 485–492.



Lascia un Commento
Vuoi partecipare alla discussione?Sentitevi liberi di contribuire!